编者按:?金秋送爽,丹桂飘香,又是一个收获的季节,又是一次相聚的盛会。在2020年CSCO年会的尿路上皮癌专场中,北京大学第一医院虞巍教授带来了“尿路上皮癌个体化治疗展望”的学术报告,在泌尿外科医生的视角下,对不同类型膀胱癌局部治疗、全身治疗的进展进行了精彩总结。
尿路上皮癌是泌尿系统肿瘤常见肿瘤,膀胱癌是其最常见的类型。根据肿瘤侵犯膀胱的深度和预后特点,临床上将膀胱癌分为非肌层侵犯性膀胱癌(NMIBC)和肌层侵犯性膀胱癌(MIBC)。近年来,随着对膀胱癌认识的提高和治疗水平的改进,临床上出现了一系列新的问题有待于进一步解决。现简要介绍如下。
一、免疫治疗为BCG失败原位癌患者带来保留膀胱的机会
对于NMIBC而言,卡介苗(BCG)治疗失败原位癌和T1高级别肿瘤更容易出现肿瘤进展,影响患者的预后。既往的研究认为,尽管这些患者临床分期偏低,但存在淋巴结转移的风险。因此,目前NCCN、AUA和EAU等指南认为可向此类患者积极推荐根治性膀胱全切。但对于不愿意接受膀胱全切的患者,尚缺乏有效的局部和全身治疗,亟待研究新的治疗方法。
以免疫检查点抑制剂(ICI)为代表的免疫治疗已在转移性膀胱癌中获得较大成功,能否在更早阶段膀胱癌运用ICI也成为临床研究热点。在KEYNOTE-057研究中,采用PD-1抗体Pembrolizumab治疗BCG失败的原位癌(n=103),3个月时的CR率为38.8%。2020年ASCO大会上更新了达到CR患者的长期随访数据,CR维持时间的中位数为16.2个月,46.2%的患者维持CR的时间超过12个月。该研究显示出,在BCG失败的CIS患者中,免疫治疗能够使相当一部分患者获得较长时间肿瘤控制。正因为如此,美国FDA今年将Pembrolizumab批准用于不适宜接受或者拒绝接受膀胱根治性手术的BCG失败的CIS患者,从而为这些患者争取了保留膀胱的机会。
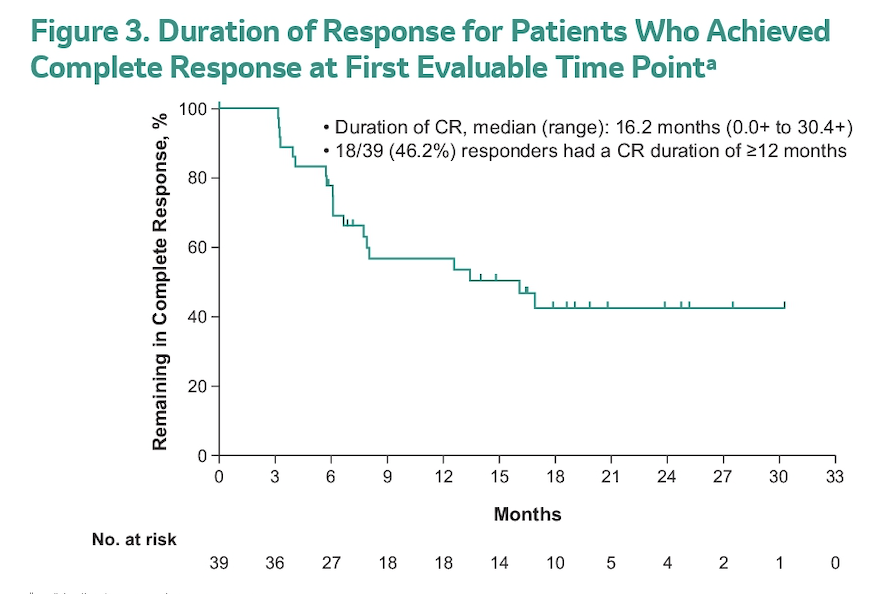 ▲KN-057研究:达到CR患者的长期随访
▲KN-057研究:达到CR患者的长期随访
需要指出的是,这仍是一项单臂的Ⅱ期试验,尚缺乏更长期的生存数据,也还没有相关Ⅲ期临床研究证据,ICI治疗与膀胱全切患者的生存差异尚不清楚,临床实践中尚无法取代标准的膀胱全切。FDA在批准适应症时也强调了这一要求。未来是否可以进一步扩大到所有人群仍需谨慎对待。因为膀胱癌是一个高度异质性的肿瘤,T1高级别肿瘤或者CIS的预后存在显著异质性,需要对肿瘤的生物学特性进行深入研究,并在临床工作中积极加强检测,以便及时发现进展较快的肿瘤,积极建议根治性手术。
根治性膀胱全切是MIBC的时标准治疗,但近年来越来越多的研究显示,最大程度TUR联合同步放化疗的“三明治”疗法(TMT)的长期随访生存率与根治性膀胱全切相似。因此,NCCN指南在针对MIBC患者的标准治疗推荐中,将保留膀胱的TMT疗法也作为I类推荐。但在临床工作中,大多数泌尿外科医生首选的还是根治性膀胱切除术。
究竟应该选择TMT保留膀胱还是根治性膀胱切除?目前临床工作中仍有争议。由于根治性切除将整个膀胱及周围部分软组织进行了切除,并清扫了盆腔淋巴结,因而对膀胱内广泛肿瘤,局部累及周围器官,淋巴结转移的患者的可能更有优势。然而,麻省总医院开展的TMT长期随访研究显示,其5年生存率与根治性膀胱全切的预后相似,显示了TMT良好的肿瘤控制,但随着其治疗经验的丰富,其采用TMT的患者主要是单发、cT2,并且多数是经尿道手术能够将肿瘤切除的患者,这是TMT获益相对显著的人群。
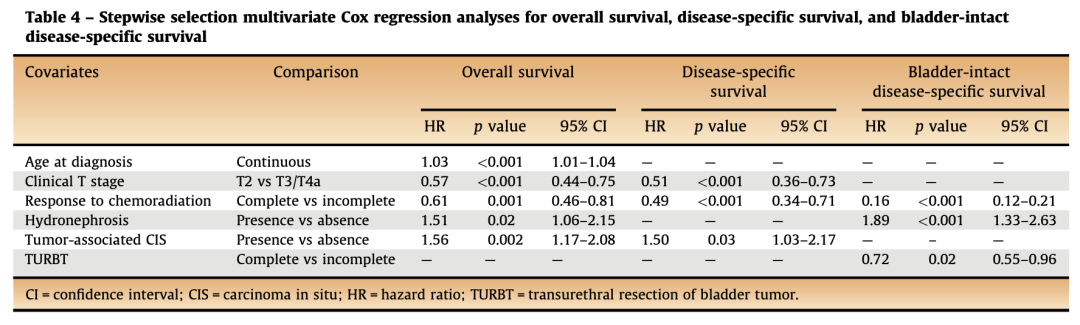 ▲影响膀胱癌患者OS和特异性生存的多因素分析
▲影响膀胱癌患者OS和特异性生存的多因素分析
MIBC由于恶性程度较高,术后相当一部分患者会出现肿瘤复发转移,围术期系统治疗在临床上十分重要。2003年发表于NEJM的一项研究表明,以顺铂为基础的新辅助化疗能够显著改善MIBC患者的总体生存率。尽管研究证实了新辅助的生存获益,指南也积极推荐,但既往在国际上新辅助的实施率一直并不理想,长期维持在不到20%的比例,这与当时泌尿科医生对患者化疗耐受性、手术并发症影响等方面的担忧。对于不同淋巴结清扫范围是否具备同样的生存获益仍需进一步研究等考虑相关。
近年来随着手术技术的进步,对于淋巴结清扫范围的研究深入以及更高肿瘤控制的追求,新辅助化疗的使用率逐渐增加。在大的肿瘤中心,如MSKCC,其新辅助率增加到了60%,主要用于是局部进展的患者。在术后辅助免疫治疗的IMvigor010研究中,虽然入组患者以局部进展期肿瘤居多,其术前新辅助率已经高达40%。因此,新辅助化疗已经在肿瘤多学科治疗模式下日益收到重视。
随着免疫治疗的兴起,出现了一系列新辅助免疫治疗(包括免疫单药、免疫联合化疗、联合免疫、免疫联合PARP抑制剂)的Ⅱ期临床研究,这些研究初期报告的pCR从12.5%~50%,与传统的新辅助化疗的pCR数据相似,给临床上带来新辅助免疫治疗的热潮。但需要指出的是,这些小规模的单臂Ⅱ期研究,主要关注pCR的情况,能否转化为生存获益需要进一步研究才能确认,因此仍应建议在临床试验的背景下采用。
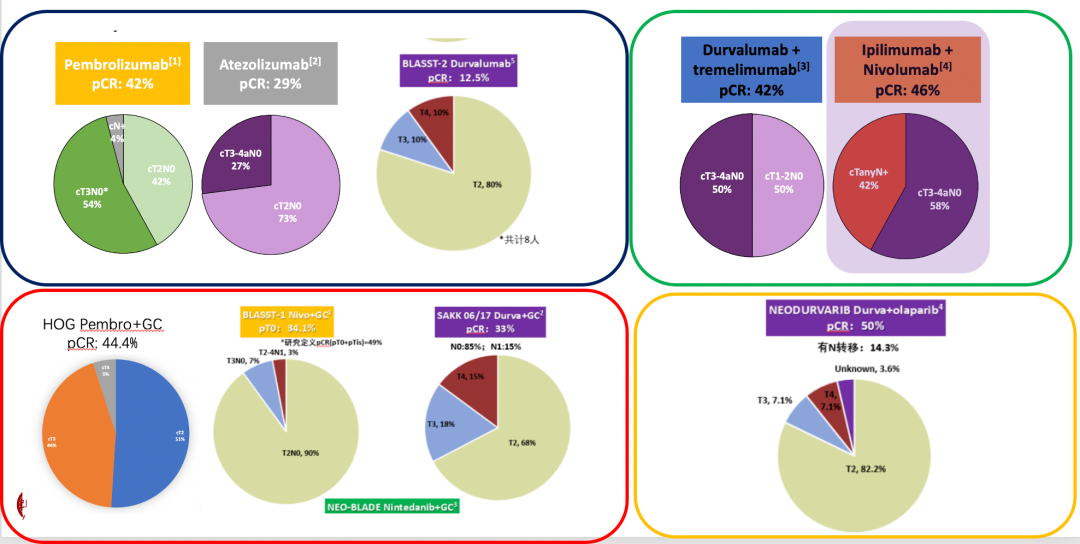 ▲部分新辅助免疫治疗的pCR数据汇总
▲部分新辅助免疫治疗的pCR数据汇总
在临床工作中,对于接受新辅助治疗的MIBC患者,如果在肿瘤评估中出现cT0的情况,其肿瘤并不意味着完全消失,仍需要进一步处理,但其处理方法是继续采用原计划的根治性膀胱切除,还是同步放化疗,给患者保留膀胱的机会,仍有待进一步研究。但对于没有达到cT0的患者,则应积极采用根治性膀胱切除术。
根治性膀胱手术包括膀胱全切、盆腔淋巴结清扫、尿流改道等一系列复杂操作,是泌尿外科最复杂的术式之一。传统开放手术一直是根治性膀胱切除的标准操作。近年来随着机器人辅助的腹腔镜手术的兴起,越来越多的复杂手术采用机器人手术。临床上对在膀胱全切中采用机器人手术与传统开放手术相比是否具有相同手术疗效就十分关心。
来自Lancet的一项纳入300多例患者的随机对照研究显示,机器人辅助手术与传统开放手术相比,在术中出血、住院时间上更有优势,手术并发症方面无显著差异,而手术时间更长;在肿瘤预后方面,两种手术方式无显著差异。由此可见,机器人手术与开放手术相比,具备出血少、恢复快的优势,但对于肿瘤根治性效果而言,无显著优势。因此,膀胱全切的手术疗效取决于手术的范围和质量,手术具体手段则无显著差异。
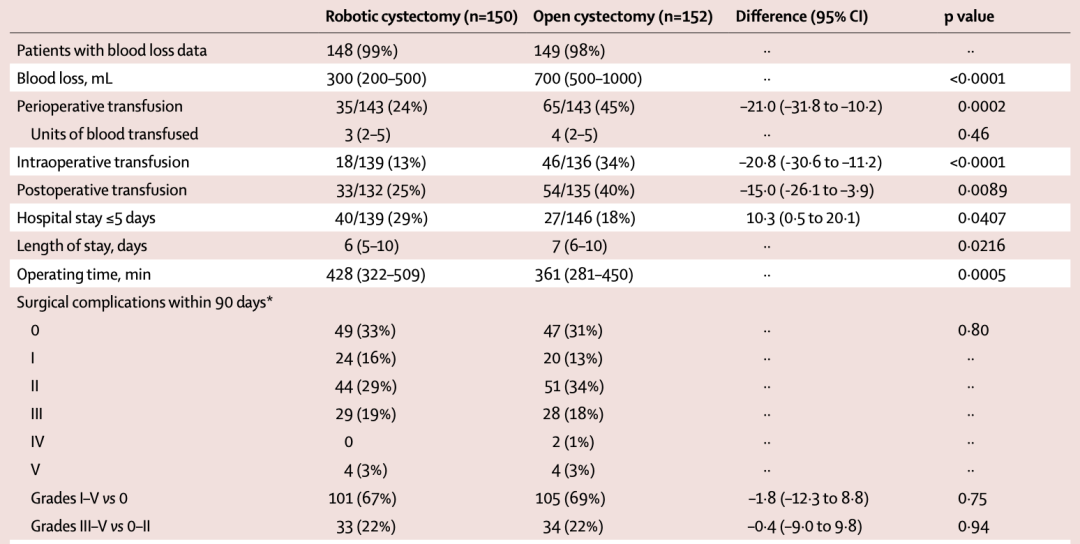 ▲机器人辅助手术和开放手术膀胱全切的安全和疗效对比
▲机器人辅助手术和开放手术膀胱全切的安全和疗效对比
盆腔淋巴结清扫是膀胱根治性手术治疗的重要组成部分,但目前对淋巴结清扫的具体范围尚存在争议。一项单中心大宗病例的回顾性研究显示,采用扩大淋巴结清扫的患者,具备出色的生存数据,结合术后辅助放化疗,能进一步提高肿瘤控制。然而,一项来自德国的多中心前瞻性研究(LEA AUO AB 25/02)显示,扩大淋巴结清扫虽然在生存数据上具有优势,但差异不具有显著性。由于这项研究开展的时间较早(2006-2010),扩大淋巴结清扫组纳入较多的T1G3患者,T3以上的患者相对较少,而临床中局部进展的患者应该更可能从扩大淋巴结清扫中获益。因此,对于扩大淋巴结清扫的价值仍然需要在新的治疗模式背景下进一步研究。
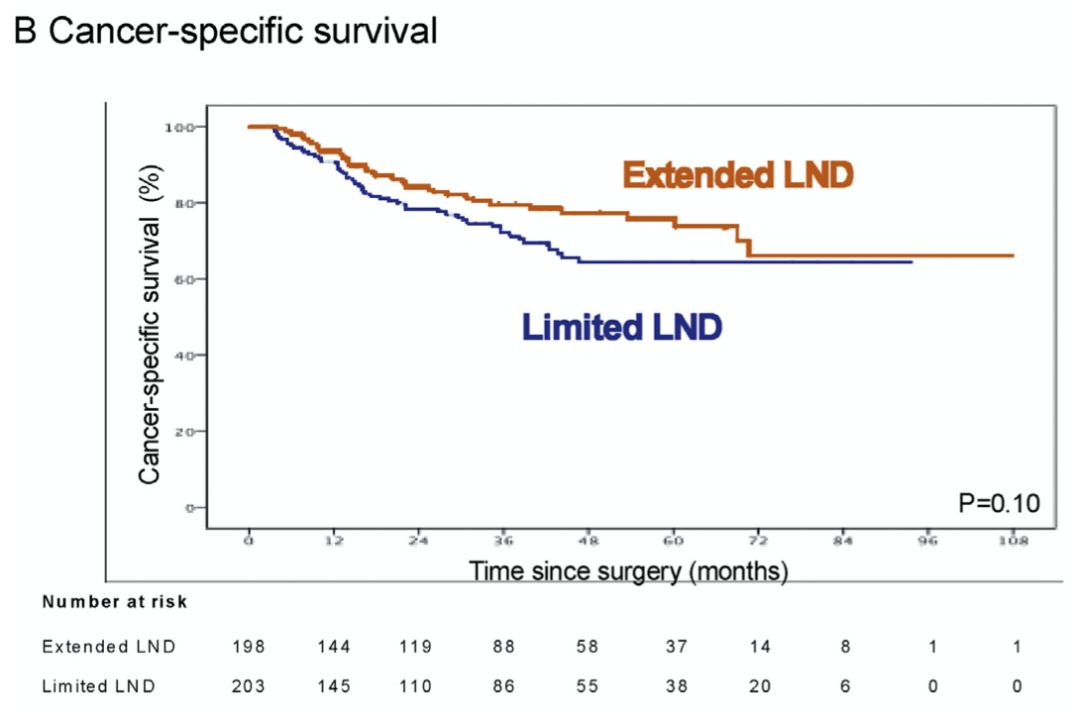 ▲扩大和局限性LND的癌症特异生存无显著差异
▲扩大和局限性LND的癌症特异生存无显著差异
膀胱全切术后辅助治疗手段越来越多,但缺乏高等级证据
由于根治性膀胱切除术后的患者的身体状况较术前要差,并且铂类化疗的副反应较多,因此一直缺乏高等级的证据支持术后辅助化疗的使用,但指南依然推荐对于局部进展或淋巴结转移的患者采用辅助化疗。近年来,手术技术和放疗技术的进步、化疗管理能力的提高以及新的免疫治疗的兴起,为术后辅助治疗提供了多种探讨方向。
在一项回顾性研究中发现,术后辅助放化疗比单独化疗能够更有效地降低局部复发率。尽管IMvigor010的研究显示,在新辅助使用率较高的背景下,术后辅助免疫治疗并不能改善肿瘤的预后,但对于没有接受新辅助的患者,或者与辅助放化疗联合,辅助免疫治疗是否能够改善患者的预后是值得进一步研究的。
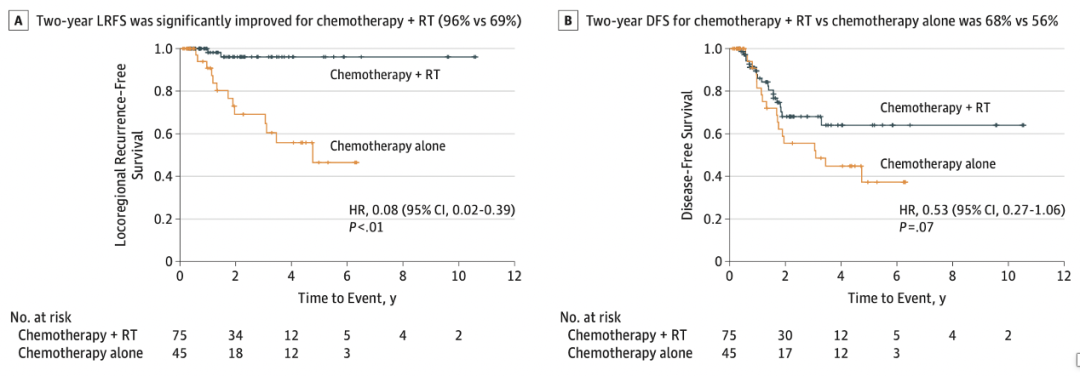 ▲辅助放化疗与辅助化疗的无局部复发生存和无病生存对比
▲辅助放化疗与辅助化疗的无局部复发生存和无病生存对比
转移性膀胱癌患者的整体预后较差,主要采用系统化疗或免疫治疗,局部治疗的时间和空间非常有限。但此类患者的预后也存在异质性,部分患者对系统治疗的反应较好,可得到较长时间的肿瘤缓解和疾病稳定。因此,如何精准筛选出系统治疗敏感的患者,以及否在系统治疗稳定期进行局部成为需要探讨的问题。
一项针对初发转移性膀胱癌的回顾性研究显示,对铂类化疗敏感的患者,在化疗结束后稳定阶段接受膀胱全切的患者比不接受膀胱全切的患者的生存时间要更长。提示减瘤手术需要在转移的患者进行探讨。
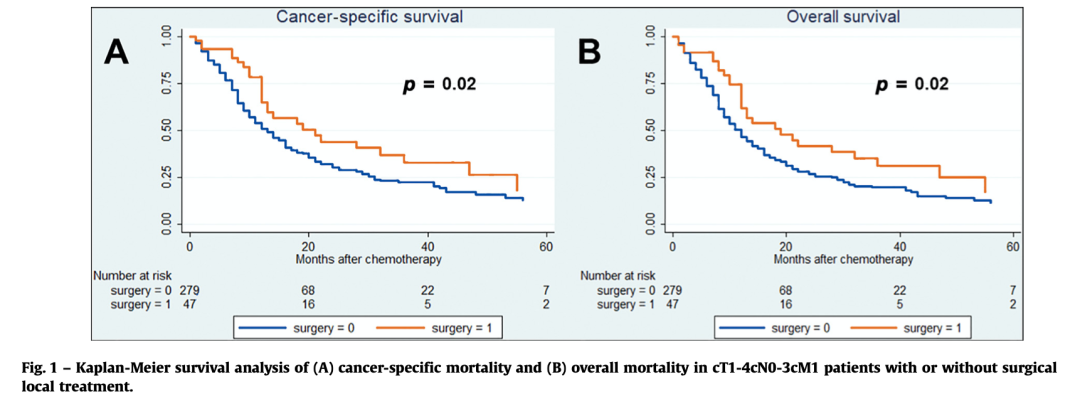 ▲一项回顾性研究:化疗后是否局部治疗的OS和癌症特异性生存
▲一项回顾性研究:化疗后是否局部治疗的OS和癌症特异性生存
Javelin Bladder 100研究显示,对于铂类化疗敏感的患者,维持期使用免疫治疗,能够改善患者的无进展生存时间,使患者患者获得较以往更长时间的肿瘤稳定阶段。由于免疫治疗的副反应较少,并且能够与放疗相互协同,在转移数目较少的情况下免疫联合放疗是否能够进一步延长肿瘤控制时间?小样本的研究已经显示,转移患者放疗联合免疫能够获得较长的肿瘤控制时间。因此,未来对于转移患者采用铂类化疗控制后,免疫联合转移灶放疗临床需要探讨的问题
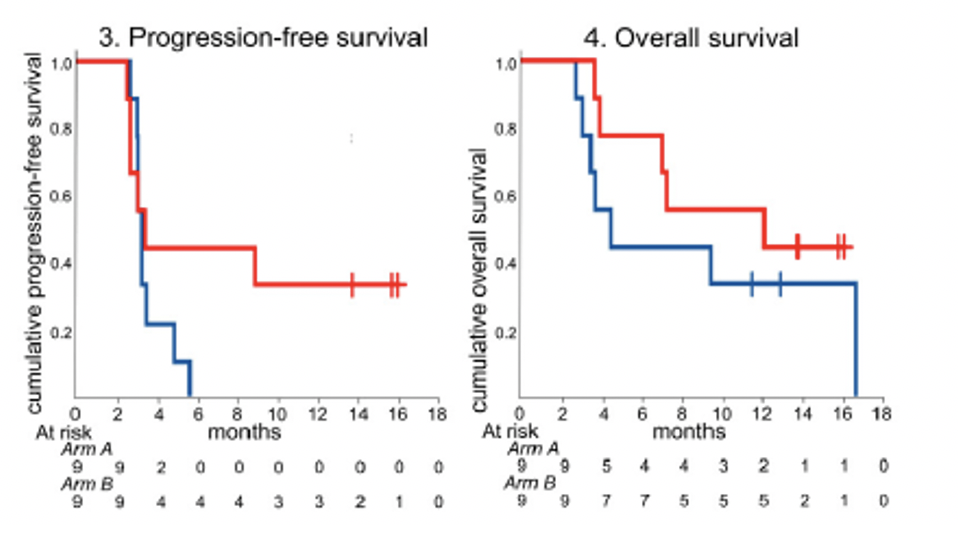 ▲一项小样本单臂研究:放疗联合免疫治疗的PFS和OS
▲一项小样本单臂研究:放疗联合免疫治疗的PFS和OS
由于膀胱癌本身的高度异质性,治疗手段的使用人群也存在显著差异,因此应该建立MDT诊治模式,综合影像、病理和临床特点进行评估,制定个体化治疗决策,以提高肿瘤评估能力,实施膀胱癌诊治的全程管理。在这个过程中,对肿瘤生物学和临床病理特征的认识是治疗的指导思想,高质量的手术是制定治疗策略的基础。
参考文献:
[1]Arjun Vasant Balar, et, al.ASCO 2020, abstract:350
[2]Eur Urol. 2017 Jun;71(6):952-960.
[3]Lancet. 2018 Jun 23;391(10139):2525-2536.
[4]Eur Urol. 2019 Apr;75(4):604-611.
[5]JAMA Surg. 2018 Jan 17;153(1):e174591.
[6]Eur Urol Oncol. 2020 Feb;3(1):94-101.
[7]Eur Urol. 2019 May;75(5):707-711.
北京大学第一医院泌尿外科
主任医师,副教授,硕士研究生导师
中国临床肿瘤学会(CSCO)尿路上皮癌委员会常委
中国中西医结合学会泌尿外科专业委员会肿瘤学组委员
中国抗癌协会(CACA)家族性遗传肿瘤协作组泌尿生殖肿瘤组委员
中国医疗保健国际交流促进会肾脏移植分会青年委员会委员
CUA尿控中青年医师联盟成员





 京公网安备 11010502033352号
京公网安备 11010502033352号